കേരളത്തിന്റെ പൊതുജനാരോഗ്യ മേഖലയില് മാതൃകാപരമായ ഇടപെടലുകള് നടത്താന് ആദ്യ മൂന്നു വര്ഷങ്ങളില് രണ്ടാം പിണറായി സര്ക്കാരിന് കഴിഞ്ഞിട്ടുണ്ട്. ഒന്നാം പിണറായി സര്ക്കാരിന്റെ നേട്ടങ്ങളെ നിലനിര്ത്തുക മാത്രമല്ല അതിനെ അടുത്ത തലത്തിലേക്ക് ഉയര്ത്തുവാനും നമുക്ക് കഴിഞ്ഞു. അവസാനം ലഭ്യമായ കണക്കുകളനുസരിച്ച് പൊതുജനാരോഗ്യത്തിന്റെ അടിസ്ഥാന സൂചകങ്ങളായ ശിശു മരണനിരക്ക് ജനിക്കുന്ന ആയിരം കുട്ടികളില് അഞ്ചിന് താഴെയും മാതൃമരണ നിരക്ക് ഒരു ലക്ഷം പ്രസവങ്ങളില് 20ന് താഴെയും എന്ന നിലയില്, കേരളം മറ്റെല്ലാ സംസ്ഥാനങ്ങളെക്കാളും ബഹുദൂരം മുന്നിലാണ്. ഗര്ഭാവസ്ഥയെ തുടര്ന്നോ പ്രസവത്തെ തുടര്ന്നോ മരണം സംഭവിക്കുന്നതില് നിന്നും അമ്മമാരെ സംരക്ഷിക്കുന്നതിനായുള്ള പരിപാടിയുടെ സംസ്ഥാനത്തുള്ള നടത്തിപ്പ് സൂചകങ്ങളിലും രാജ്യത്ത് ഒന്നാമതാണ് നമ്മുടെ സ്ഥാനം.
കേരളത്തിന്റെ ആരോഗ്യരംഗം ഒന്നാമത്
ഇന്ത്യയില് ഏറ്റവും അധികം സൗജന്യ ചികിത്സ നല്കുന്ന സംസ്ഥാനം കേരളമാണ്. ഏറ്റവും അധികം ചികിത്സാ സഹായം നല്കുന്ന സംസ്ഥാനത്തിന് നല്കപ്പെടുന്ന ആരോഗ്യ മന്ഥന് പുരസ്കാരം നാം തുടര്ച്ചയായി നേടുന്നു എന്നുമാത്രമല്ല, ചികിത്സാ സഹായത്തിനായി സംസ്ഥാന സര്ക്കാര് ചെലവഴിക്കുന്ന തുക അതിനായി കേന്ദ്രം നീക്കിവച്ചിരിക്കുന്ന പണത്തിന്റെ പതിന്മടങ്ങാണ്. കാരുണ്യ ആരോഗ്യ സുരക്ഷാ ഇന്ഷുറന്സ് പദ്ധതിയും പൊതുചികിത്സാ മേഖലയില് സര്ക്കാരിന്റെ മുതല്മുടക്കും സമന്വയിപ്പിച്ചാലും താങ്ങാനാവാത്തവിധമുള്ള ഭാരിച്ച ചികിത്സാ ചെലവുകള് ഉണ്ടാവുന്ന അപൂര്വ്വ രോഗങ്ങളുടെ ചികിത്സയ്ക്ക് സര്ക്കാര് നിയന്ത്രിത ക്രൗഡ് ഫണ്ടിംഗ് മാര്ഗ്ഗങ്ങള് ഉപയോഗിച്ച് ആരോഗ്യവകുപ്പുതന്നെ ധനസഹായം നേടിക്കൊടുക്കുന്ന ഒരു കാലഘട്ടത്തിലൂടെയാണ് നാം കടന്നു പോകുന്നത്.
ഇക്കഴിഞ്ഞ മൂന്നു വര്ഷക്കാലയളവിലും കോവിഡ് രോഗത്തിന്റെ തുടര് തരംഗങ്ങള് പലതവണ കടന്നുവന്നുവെങ്കിലും അവയെയെല്ലാം നാം വിജയകരമായി നേരിടുകയും അത് കേരളത്തിന്റെ ആരോഗ്യവ്യവസ്ഥിതിക്ക് ഒരു വെല്ലുവിളി ഉയര്ത്തുന്ന സാഹചര്യം ഒഴിവാക്കുകയും ചെയ്തു. 2021ല് കോവിഡ് വ്യാപനത്തിനിടയില് കോഴിക്കോട് മറ്റൊരു നിപ ബാധ ഉണ്ടായെങ്കിലും അത് ഒരാളില് മാത്രം ഒതുക്കി നിര്ത്താനായി. 2023 ലെ നിപ അണുബാധയെ സംസ്ഥാനം നേരിട്ട രീതി ആ രോഗത്തെ പ്രതിരോധിക്കുന്നതില് നമ്മുടെ സംവിധാനങ്ങള് എത്രമാത്രം മുന്നോട്ടുപോയി എന്ന് കാണിക്കുന്നു. സര്ക്കാര് സംവിധാനം തന്നെ വൈറസ് ബാധ കണ്ടെത്തുകയും അണുബാധ ആദ്യം തന്നെ തിരിച്ചറിഞ്ഞ് ചികിത്സിച്ചതിലൂടെ, രോഗതീവ്രത വളരെ കൂടുതലുള്ള, നിപവൈറസിന്റെ ബംഗ്ലാദേശ്, ഇന്ത്യന് വകഭേദങ്ങളുടെ വ്യാപന സമയത്തെ ഏറ്റവും കുറഞ്ഞ മരണനിരക്കിലേക്ക് (33.3%) അതിന്റ പ്രഹരശേഷിയെ താഴ്ത്തുകയും ചെയ്തു.
മികച്ച ആശുപത്രികള്ക്കുള്ള ദേശീയ അംഗീകാരങ്ങള് (NQAS) ഏറ്റവുമധികം ലഭിക്കുന്നത്, കഴിഞ്ഞ മൂന്ന് വര്ഷവും തുടര്ച്ചയായി നമ്മുടെ സംസ്ഥാനത്താണ്. മെഡിക്കല് വിദ്യാഭ്യാസ രംഗത്താണെങ്കില് ചരിത്രത്തില് ആദ്യമായി രാജ്യത്തുള്ള മികച്ച മെഡിക്കല് കോളേജുകളുടെ കൂട്ടത്തില് നമ്മുടെ സംസ്ഥാനത്തെ തിരുവനന്തപുരം സര്ക്കാര് മെഡിക്കല് കോളേജും ദന്തല് കോളേജും ഇടംപിടിക്കുകയും എല്ലാ ജില്ലകളിലും മെഡിക്കല് കോളേജുകള് ആരംഭിക്കുകയും ചെയ്തു. ഭക്ഷ്യസുരക്ഷയില് എല്ലാ സൂചകങ്ങളിലും ഒന്നാം സ്ഥാനം നേടി രാജ്യത്ത് ഏറ്റവും മികച്ച രീതിയില് ഭക്ഷ്യസുരക്ഷാ മാനദണ്ഡങ്ങള് പാലിക്കുന്ന സംസ്ഥാനമായി മാറി. കേരളത്തിന് ആദ്യമായി ഒരു ഏകീകൃത പൊതുജനാരോഗ്യ നിയമം (KPHA 2023) ഉണ്ടാകുന്നത് 2023ലാണ്.
തദ്ദേശസ്വയംഭരണ സ്ഥാപനതലം മുതല് സംസ്ഥാന തലം വരെ ജനാധിപത്യ രീതിയിലൂടെ തിരഞ്ഞെടുക്കപ്പെടുന്നവര് ആധ്യക്ഷം വഹിക്കുകയും ആരോഗ്യത്തിന്റെ സമസ്ത മേഖലകളിലും ഇടപെടാന് ശേഷിയുള്ള വകുപ്പ് അധികാരികള് അംഗത്വം വഹിക്കുന്നതുമായ സമിതികളാണ് പൊതുജനാരോഗ്യ നിയമത്തിന്റെ പ്രവര്ത്തനങ്ങളെ നയിക്കുന്നത്. കേരളത്തിന്റെ പൊതുജനാരോഗ്യ നേട്ടങ്ങള് കാത്തുസൂക്ഷിക്കുന്നതിനും പുതിയവ എത്തിപ്പിടിക്കുന്നതിനും നിയമത്തിന്റെ സഹായം കൂടി KPHA 2023 ഉറപ്പുവരുത്തുന്നു. ഇത്തരത്തില് എണ്ണം പറഞ്ഞ നേട്ടങ്ങള് കഴിഞ്ഞ മൂന്നു വര്ഷങ്ങളില് സംസ്ഥാന ആരോഗ്യ വകുപ്പ് കൈവരിക്കുകയുണ്ടായി.
ആരോഗ്യ സൂചകങ്ങളുടെ ഏത് അളവുകോല് വച്ച് പരിശോധിച്ചാലും രാജ്യത്തെ ഏതൊരു സംസ്ഥാനത്തേക്കാളും ബഹുദൂരം മുന്നിലാണ് കേരളം. ഉദാഹരണത്തിന് ഒരു സമൂഹത്തിന്റെ പൊതുജനാരോഗ്യ സംവിധാനത്തിന്റെ കാര്യക്ഷമതയുടെ ഏറ്റവും മികച്ച സൂചകമായി കണക്കാക്കുന്ന കുഞ്ഞുങ്ങളുടെ മരണസാധ്യത മറ്റ് സംസ്ഥാനങ്ങളിലെല്ലാം നമ്മുടേതിന്റെ ഇരട്ടിയോ അതിലധികമോ ആണ് എന്ന് കാണാന് കഴിയും. അതുകൊണ്ടുതന്നെ കേരളത്തിന്റെ ആരോഗ്യ സംവിധാനങ്ങളെ ഇതര സംസ്ഥാനങ്ങളുടേതുമായോ ദേശീയ ശരാശരിയുമായോ അല്ല, അന്തര്ദേശീയമായ നിലവാരവുമായി താരതമ്യം ചെയ്യുകയും, ഇനിയും എത്തിപ്പിടിക്കേണ്ട നേട്ടങ്ങള് എന്തൊക്കെയാണ് എന്ന് വിലയിരുത്തുകയും, അതിനായി പരിശ്രമിക്കുകയും ചെയ്യുന്നതിനാണ് കൂടുതല് പ്രസക്തി.
നമ്മുടെ സംസ്ഥാനത്തിന്റെ പൊതുജനാരോഗ്യ നിലവാരത്തെ ലോകോത്തരമായി ഉയര്ത്തുക എന്നതിന് സര്ക്കാര് പ്രതിജ്ഞാബദ്ധമാണ്. നാം അഭിമുഖീകരിക്കുന്ന വെല്ലുവിളികളെ അപഗ്രഥിക്കുകയും അവയെ നേരിടുന്നതിനുള്ള പദ്ധതികള് രൂപപ്പെടുത്തുകയും വിജയകരമായി നടപ്പിലാക്കുകയും ചെയ്യേണ്ടതുണ്ട്. അവയില് മിക്ക മേഖലകളിലും നാം ഇപ്പോള് തന്നെ മുന്നേറിക്കൊണ്ടിരിക്കുകയാണ്.
ആരോഗ്യ സംവിധാനത്തിന്റെ
നവീകരണം
കഴിഞ്ഞ വര്ഷങ്ങളില് സര്ക്കാര് ഏറ്റവും ശ്രദ്ധ നല്കിയ ഒരു മേഖല ആരോഗ്യ സംവിധാനങ്ങളുടെ ശാക്തീകരണമായിരുന്നു. അതിനായി ആര്ദ്രം-1, ആര്ദ്രം-2 പദ്ധതികള് ആവിഷ്കരിക്കുകയും, പൊതുജനാരോഗ്യ രംഗത്ത് നാം എത്തിപ്പിടിക്കേണ്ട സുസ്ഥിര വികസന ലക്ഷ്യങ്ങള് (sustainable development goals) കണക്കാക്കി പരിപാടികള് ആവിഷ്കരിച്ച് നടപ്പാക്കുകയും ചെയ്തു. പ്രാഥമിക ആരോഗ്യ കേന്ദ്രങ്ങളുടെ ഭൗതിക സാഹചര്യങ്ങളും സേവനങ്ങളും മെച്ചപ്പെടുത്തി അവയെ കുടുംബാരോഗ്യ കേന്ദ്രങ്ങളായി ഉയര്ത്തുകയായിരുന്നു ആര്ദ്രം-1 പ്രധാനമായും ചെയ്തത്. എന്നാല്, ആര്ദ്രം-2 ന്റെ ഭാഗമായി കഴിഞ്ഞ മൂന്ന് വര്ഷങ്ങളില് സേവനങ്ങള് ജനങ്ങളോട് കൂടുതല് അടുത്ത്, ഹെല്ത്ത് ആന്ഡ് വെല്നെസ്സ് സെന്ററുകളിയി ഉയര്ത്തിയ കുടുംബാരോഗ്യ ഉപകേന്ദ്രങ്ങളിലേക്കും തദ്വാരാ കുടുംബങ്ങളിലേക്കും എത്തിക്കാന് നമുക്ക് കഴിഞ്ഞു.
ജൂനിയര് ഹെല്ത്ത് ഇന്സ്പെക്ടർമാര്ക്കും ജൂനിയര് പബ്ലിക് ഹെല്ത്ത് നഴ്സുമാര്ക്കും പുറമെ നഴ്സിംഗ് നൈപുണ്യമുള്ള മധ്യനിര സേവന ദാതാക്കളുടെ (middle level service providers) ഒരു ശൃംഖല തന്നെ ഇന്ന് നമ്മുടെ ഗ്രാമ ഗ്രാമാന്തരങ്ങളില് വൈദ്യസഹായം എത്തിക്കുന്നുണ്ട്. മുന് വര്ഷങ്ങളില് നിന്നും വിഭിന്നമായി ബഹുഭൂരിപക്ഷം ആളുകളും ആരോഗ്യ സേവനങ്ങള്ക്കായി സര്ക്കാര് മേഖലയെ ആശ്രയിക്കുന്ന രീതി കൈവന്നുകഴിഞ്ഞിട്ടുണ്ട്. ജീവിതശൈലീ രോഗങ്ങളുടെ കടന്നുവരവും പുത്തന് പകര്ച്ചവ്യാധികളുടെ ആവിര്ഭാവവും സ്വകാര്യ-കോര്പറേറ്റ് ആശുപത്രികളിലെ വലിയ ചികിത്സാച്ചെലവുമൊക്കെ ശ്വാസം മുട്ടിച്ചിരുന്ന പൊതുജനങ്ങള്ക്ക് ആശ്വാസം നല്കാനും ആരോഗ്യസേവന മേഖലയില് പൊതുമേഖലയുടെ കരുത്ത് വര്ധിപ്പിക്കാനും ആര്ദ്രം പദ്ധതിക്ക് കഴിഞ്ഞിട്ടുണ്ട്.
 കേരളം, പ്രത്യേകിച്ചും ഇടത് സര്ക്കാരുകള് കാലങ്ങള് കൊണ്ട് നിര്മ്മിച്ച ഉപകേന്ദ്രങ്ങളുടെ ശൃംഖലയും അതിലൂടെ നടത്തുന്ന പ്രവര്ത്തനങ്ങളും തങ്ങളുടേതാണ് എന്ന് ബ്രാന്ഡ് ചെയ്യാനുള്ള വികലമായ രാഷ്ട്രീയലക്ഷ്യത്തോടെയുള്ള ശ്രമങ്ങളെ എതിര്ത്ത് തോല്പ്പിക്കുന്നതിലും നാം വിജയിച്ചു. പൊതുമേഖലയിലുള്ള ആരോഗ്യ സംവിധാനങ്ങള് ശക്തിപ്പെടുന്നതിലൂടെ കേരളത്തിന്റെ പൊതുജനാരോഗ്യ രംഗം നേരിടുന്ന പുത്തന് വെല്ലുവിളികൾ നേരിടുന്നതിന് നമുക്ക് ശക്തി കൈവരും. ആരോഗ്യ പ്രശ്നങ്ങള് അതിന്റെ തുടക്കത്തില് തന്നെ തടയുന്നതിനും പൊതുജനാരോഗ്യ സംവിധാനങ്ങള്ക്ക് ശക്തി നല്കുന്നതിനുമായി പൊതുജനാരോഗ്യ കേഡര് സംവിധാനം ആരോഗ്യ വകുപ്പിന്റെ താഴേതലം മുതല് മേലേ തലംവരെ നടപ്പിലാക്കാനും തീരുമാനിക്കുകയും അതിനായി ഒരു പ്രവര്ത്തന പദ്ധതിയ്ക്ക് രൂപം നല്കുകയും ചെയ്തിട്ടുണ്ട്. കേരളം മുന്നോട്ടു വയ്ക്കുന്ന ആരോഗ്യ മാതൃക 1956 മുതല് 1980കള് വരെയുള്ള ആദ്യഘട്ടത്തില് പകര്ച്ചവ്യാധി പ്രതിരോധം, അമ്മമാരുടെയും കുഞ്ഞുങ്ങളുടെയും ആരോഗ്യം, പോഷണം തുടങ്ങിയ മേഖലകളില് അനിതരസാധാരണമായ മുന്നേറ്റം നടത്തുകയും കേരള മോഡല് എന്ന ഖ്യാതി സമ്പാദിക്കുകയും ചെയ്തു.
കേരളം, പ്രത്യേകിച്ചും ഇടത് സര്ക്കാരുകള് കാലങ്ങള് കൊണ്ട് നിര്മ്മിച്ച ഉപകേന്ദ്രങ്ങളുടെ ശൃംഖലയും അതിലൂടെ നടത്തുന്ന പ്രവര്ത്തനങ്ങളും തങ്ങളുടേതാണ് എന്ന് ബ്രാന്ഡ് ചെയ്യാനുള്ള വികലമായ രാഷ്ട്രീയലക്ഷ്യത്തോടെയുള്ള ശ്രമങ്ങളെ എതിര്ത്ത് തോല്പ്പിക്കുന്നതിലും നാം വിജയിച്ചു. പൊതുമേഖലയിലുള്ള ആരോഗ്യ സംവിധാനങ്ങള് ശക്തിപ്പെടുന്നതിലൂടെ കേരളത്തിന്റെ പൊതുജനാരോഗ്യ രംഗം നേരിടുന്ന പുത്തന് വെല്ലുവിളികൾ നേരിടുന്നതിന് നമുക്ക് ശക്തി കൈവരും. ആരോഗ്യ പ്രശ്നങ്ങള് അതിന്റെ തുടക്കത്തില് തന്നെ തടയുന്നതിനും പൊതുജനാരോഗ്യ സംവിധാനങ്ങള്ക്ക് ശക്തി നല്കുന്നതിനുമായി പൊതുജനാരോഗ്യ കേഡര് സംവിധാനം ആരോഗ്യ വകുപ്പിന്റെ താഴേതലം മുതല് മേലേ തലംവരെ നടപ്പിലാക്കാനും തീരുമാനിക്കുകയും അതിനായി ഒരു പ്രവര്ത്തന പദ്ധതിയ്ക്ക് രൂപം നല്കുകയും ചെയ്തിട്ടുണ്ട്. കേരളം മുന്നോട്ടു വയ്ക്കുന്ന ആരോഗ്യ മാതൃക 1956 മുതല് 1980കള് വരെയുള്ള ആദ്യഘട്ടത്തില് പകര്ച്ചവ്യാധി പ്രതിരോധം, അമ്മമാരുടെയും കുഞ്ഞുങ്ങളുടെയും ആരോഗ്യം, പോഷണം തുടങ്ങിയ മേഖലകളില് അനിതരസാധാരണമായ മുന്നേറ്റം നടത്തുകയും കേരള മോഡല് എന്ന ഖ്യാതി സമ്പാദിക്കുകയും ചെയ്തു.
ജീവിതശൈലീ രോഗങ്ങളുടെ കടന്നുവരവും, പുത്തന് പകര്ച്ചവ്യാധികളും, ആരോഗ്യമേഖലയുടെ അമിതമായ സ്വകാര്യവല്ക്കരണവും, വര്ധിച്ച ചികിത്സാച്ചെലവുമൊക്കെ ചേര്ന്ന് ആരോഗ്യത്തിന്റെ കേരള മോഡല് എന്ന സങ്കല്പത്തിന്റെ നിലനില്പിനെത്തന്നെ ചോദ്യംചെയ്ത സമയത്താണ് ആര്ദ്രം പദ്ധതിയിലൂടെ നാം ഗംഭീരമായ ഒരു തിരിച്ചുവരവ് നടത്തിയത്. എന്നാല് അടിസ്ഥാന മേഖലയെ ശക്തിപ്പെടുത്തുന്ന ആര്ദ്രം-2, പൊതുജനാരോഗ്യ കേഡര്, പൊതുജനാരോഗ്യ നിയമം തുടങ്ങിയവ ചേരുമ്പോള് പുതിയ പ്രശ്നങ്ങളെ നേരിടാനുള്ള മറ്റൊരു കേരളാ മോഡല് ആയി അത് മാറും എന്നതില് തര്ക്കമില്ല.
പകരാ രോഗങ്ങള്
രോഗാതുരതയാണ് അളവുകോല് എങ്കില് ആധുനിക കേരളം നേരിടുന്ന ഏറ്റവും വലിയ പൊതുജനാരോഗ്യ ഭീഷണി രക്താതിമര്ദ്ദവും പ്രമേഹവും ഉള്പ്പെടെയുള്ള പകരാരോഗങ്ങളുടെ ഉയര്ന്ന പ്രാചൂര്യമാണെന്ന് നിസംശയം പറയാന് കഴിയും. 30 വയസ്സിന് മുകളിലുള്ളവരില് മൂന്നില് ഒരാള്ക്ക് രക്താതിമര്ദ്ദവും നാലില് ഒരാള്ക്ക് പ്രമേഹവും എന്നത് ലോകത്തിലെ തന്നെ ഉയര്ന്ന നിരക്കുകളില് ഒന്നാണ്. ഇവയെ നേരിടുന്നതിനായി ഇന്ത്യയില് ആദ്യമായി, ഒരു ദേശീയ ആരോഗ്യപദ്ധതി വരുന്നതിനും മുന്പുതന്നെ പ്രവര്ത്തനം കുറിച്ചത് 2006 ലെ ഇടതുപക്ഷ സര്ക്കാരാണ്. കഴിഞ്ഞ മൂന്നു വര്ഷക്കാലത്ത് ഈ രോഗങ്ങളെ പ്രതിരോധിക്കുന്നതിലും നാം കാര്യമായി മുന്നോട്ടുപോയിട്ടുണ്ട്.
 ജീവിതശൈലീ രോഗങ്ങള് ഫീല്ഡില് സ്ക്രീന് ചെയ്യുന്നതിനും ചികിത്സ ഉറപ്പുവരുത്തുന്നതിനും റഫര് ചെയ്യുന്നതിനും സങ്കീര്ണതകള് തടയുന്നതിനും ആയി ‘ശൈലി’ എന്ന ഡിജിറ്റല് ആപ്ലിക്കേഷന് നാം ഇന്ന് ഉപയോഗിക്കുന്നു. ശൈലി ആപ്പ് ജീവിതശൈലി നിയന്ത്രണ പ്രവര്ത്തനത്തില് വിപ്ലവകരമായ ഒരു മാറ്റം കൊണ്ടുവന്നു എന്ന് പറയാം. ഓരോ പ്രദേശത്തും ഓരോ രോഗങ്ങള്ക്കും സ്ക്രീനിങ്ങിനു വിധേയരായവര്, രോഗം കണ്ടെത്തിയവര്, റഫര് ചെയ്യപ്പെട്ടവര് തുടങ്ങിയ വിവരങ്ങളെല്ലാം ഇപ്പോള് ആപ്പിലൂടെ ലഭ്യമാണ് എന്നുമാത്രമല്ല, പ്രവര്ത്തനങ്ങള് നിരീക്ഷിക്കുന്നതിനും ചിട്ടപ്പെടുത്തുന്നതിനും ഇതിലൂടെ കഴിയുകയും ചെയ്യും. ജീവിതശൈലീ രോഗങ്ങളുടെ മറ്റൊരു പ്രത്യേകത അതിന്റെ രോഗനിര്ണയവും ചികിത്സയും വളരെ ചെലവേറിയതാണ് എന്നതാണ്. എന്നാല് പ്രമേഹവും രക്താതിമര്ദ്ദവും സൗജന്യമായി കണ്ടെത്തുന്നതിനും, ഇന്സുലിന് ഉള്പ്പെടെയുള്ള വിലയേറിയ മരുന്നുകള് ഉപയോഗിച്ച് അവ സൗജന്യമായി ചികിത്സിക്കുന്നതിനും വേണ്ട സൗകര്യം നമ്മുടെ സര്ക്കാര് ആശുപത്രികളില് ഇപ്പോള് ലഭ്യമാണ്. എങ്കിലും ഈ മേഖലയില് നാം ഇനിയും ബഹുദൂരം മുന്നോട്ടുപോകേണ്ടതായി ഉണ്ട്.
ജീവിതശൈലീ രോഗങ്ങള് ഫീല്ഡില് സ്ക്രീന് ചെയ്യുന്നതിനും ചികിത്സ ഉറപ്പുവരുത്തുന്നതിനും റഫര് ചെയ്യുന്നതിനും സങ്കീര്ണതകള് തടയുന്നതിനും ആയി ‘ശൈലി’ എന്ന ഡിജിറ്റല് ആപ്ലിക്കേഷന് നാം ഇന്ന് ഉപയോഗിക്കുന്നു. ശൈലി ആപ്പ് ജീവിതശൈലി നിയന്ത്രണ പ്രവര്ത്തനത്തില് വിപ്ലവകരമായ ഒരു മാറ്റം കൊണ്ടുവന്നു എന്ന് പറയാം. ഓരോ പ്രദേശത്തും ഓരോ രോഗങ്ങള്ക്കും സ്ക്രീനിങ്ങിനു വിധേയരായവര്, രോഗം കണ്ടെത്തിയവര്, റഫര് ചെയ്യപ്പെട്ടവര് തുടങ്ങിയ വിവരങ്ങളെല്ലാം ഇപ്പോള് ആപ്പിലൂടെ ലഭ്യമാണ് എന്നുമാത്രമല്ല, പ്രവര്ത്തനങ്ങള് നിരീക്ഷിക്കുന്നതിനും ചിട്ടപ്പെടുത്തുന്നതിനും ഇതിലൂടെ കഴിയുകയും ചെയ്യും. ജീവിതശൈലീ രോഗങ്ങളുടെ മറ്റൊരു പ്രത്യേകത അതിന്റെ രോഗനിര്ണയവും ചികിത്സയും വളരെ ചെലവേറിയതാണ് എന്നതാണ്. എന്നാല് പ്രമേഹവും രക്താതിമര്ദ്ദവും സൗജന്യമായി കണ്ടെത്തുന്നതിനും, ഇന്സുലിന് ഉള്പ്പെടെയുള്ള വിലയേറിയ മരുന്നുകള് ഉപയോഗിച്ച് അവ സൗജന്യമായി ചികിത്സിക്കുന്നതിനും വേണ്ട സൗകര്യം നമ്മുടെ സര്ക്കാര് ആശുപത്രികളില് ഇപ്പോള് ലഭ്യമാണ്. എങ്കിലും ഈ മേഖലയില് നാം ഇനിയും ബഹുദൂരം മുന്നോട്ടുപോകേണ്ടതായി ഉണ്ട്.
സംസ്ഥാനത്ത് കാന്സര് ചികിത്സാ രംഗത്ത് വലിയ മുന്നേറ്റമാണ് ഉണ്ടായത്. ജീവിതശൈലീ രോഗങ്ങളേയും കാന്സറിനേയും നേരത്തെ കണ്ടെത്തി ചികിത്സിക്കുന്നതിനായി ഈ സര്ക്കാര് ആര്ദ്രം ജീവിതശൈലീ രോഗനിര്ണയ കാമ്പയിന് ആരംഭിച്ചു. 30 വയസിന് മുകളിലുള്ള 1.54 കോടിയിലധികം പേരുടെ സ്ക്രീനിംഗ് നടത്തി. 46,000ത്തോളം പേരെ കാന്സര് പരിശോധനയ്ക്ക് വിധേയമാക്കി. കാന്സര് കണ്ടെത്തിയവര്ക്ക് വിദഗ്ധ ചികിത്സ ഉറപ്പാക്കി. രണ്ടാം വര്ഷത്തെ സ്ക്രീനിംഗ് പ്രോഗ്രാം ആരംഭിച്ചു. സര്ക്കാര് മേഖലയില് ആദ്യമായി കാന്സറിന് റോബോട്ടിക് സര്ജറി ആര്സിസിയിലും എംസിസിയിലും ആരംഭിച്ചു. കാന്സര് ഗ്രിഡും, കാന്സര് കെയര് സ്യൂട്ടും ആരംഭിച്ചു. ആര്സിസിയിലും എംസിസിയിലും നൂതന ചികിത്സാ സംവിധാനങ്ങള് ഒരുക്കി.
ജന്മനായുള്ള ഹൃദ്രോഗം സമയബന്ധിതമായി ചികിത്സിക്കാനുള്ള ആരോഗ്യ വകുപ്പിന്റെ ഹൃദ്യം പദ്ധതിയിലൂടെ 7400ലധികം കുഞ്ഞുങ്ങള്ക്ക് ഹൃദയ ശസ്ത്രക്രിയ നടത്തി. ശിശുമരണങ്ങള് വളരെയേറെ കുറയ്ക്കാന് ഹൃദ്യം പദ്ധതിയിലൂടെ സാധിച്ചു. ശ്രുതിതരംഗം പദ്ധതി സ്റ്റേറ്റ് ഹെല്ത്ത് ഏജന്സി പദ്ധതി ഏറ്റെടുത്തതു മുതല് അര്ഹരായ എല്ലാ കുട്ടികള്ക്കും കോക്ലിയര് ഇംപ്ലാന്റേഷന് ശസ്ത്രക്രിയകളും ഉപകരണങ്ങളുടെ അപ്ഗ്രഡേഷനും നടത്തി വരുന്നു. കൂടുതല് ആശുപത്രികളില് ഈ പദ്ധതി വ്യാപിപ്പിക്കാന് ലക്ഷ്യമിടുന്നു.
കുട്ടികളില് പോലുമുള്ള പകരാരോഗങ്ങളുടെ ഉയരുന്ന ആധിക്യം പ്രതിരോധ പ്രവര്ത്തങ്ങളിലൂടെ നിയന്ത്രിച്ചില്ലെങ്കില് അവ നമ്മുടെ ആരോഗ്യ സംവിധാനങ്ങള്ക്ക് വലിയ വെല്ലുവിളി ഉയര്ത്തുകയും താങ്ങാനാകാത്ത ചികിത്സാച്ചെലവുകളിലേക്ക് സംസ്ഥാനത്തെ തള്ളിവിടുകയും ചെയ്യും. രക്താതിമര്ദ്ദം, പ്രമേഹം തുടങ്ങിയ രോഗങ്ങള് നന്നായി നിയന്ത്രിച്ചില്ലെങ്കില് അത് പിന്നീട് ഹൃദ്രോഗത്തിലേക്കും വൃക്കകളുടെയും കണ്ണുകളുടെയും പ്രവര്ത്തനത്തെ ബാധിക്കുന്ന രീതിയിലും മാറാന് സാധ്യതയുണ്ട്. എന്നാല് കണക്കുകള് സൂചിപ്പിക്കുന്നത് നമ്മുടെ നാട്ടില് ഇപ്പോഴും മേല്പറഞ്ഞ രോഗങ്ങള് ബാധിച്ചിട്ടുള്ളവരില് മൂന്നില് ഒരാള്ക്കോ അതില് താഴെയോ മാത്രമേ രോഗനിയന്ത്രണം സാധ്യമായിട്ടുള്ളൂ എന്നാണ്. വ്യാപകമായ പൊതുജന അവബോധ പ്രവര്ത്തനത്തിലൂടെയും, സര്ക്കാര് ഒരുക്കുന്ന രോഗനിര്ണയ-ചികിത്സാ സംവിധാനങ്ങളുടെ കൃത്യമായ ഉപയോഗത്തിലൂടെയും, തദ്ദേശ സംവിധാനങ്ങളുടെ സഹായത്തോടെയും ജീവിതശൈലീ രോഗങ്ങള് വളരെ നേരത്തേതന്നെ കണ്ടെത്തുകയും മരുന്ന് ഉപയോഗിച്ചോ അല്ലാതെയോ അവയെ നിയന്ത്രിച്ചു നിര്ത്തുകയും ചെയ്യേണ്ടത് അനിവാര്യമാണ്.
ജീവിതശൈലീ രോഗങ്ങള് ഉണ്ടാവുന്നത് തടയുകയും അഥവാ ഉണ്ടായാല് അത് നേരത്തെ തിരിച്ചറിഞ്ഞ് നിയന്ത്രിക്കുകയും ചെയ്യാനുള്ള പ്രവര്ത്തനങ്ങള് അതീവ പ്രാധാന്യമര്ഹിക്കുന്നു. രക്താതിമര്ദ്ദത്തിന്റെയും പ്രമേഹത്തിന്റെയും നിയന്ത്രണത്തിലൂടെ തന്നെ ഹൃദ്രോഗം, വൃക്ക രോഗങ്ങള് തുടങ്ങിയവയുടെ എണ്ണത്തില് വളരെയധികം കുറവുണ്ടാക്കാൻ കഴിയും എന്നിരിക്കലും മേല്പ്പറഞ്ഞ രോഗങ്ങളുടെ ചികിത്സക്കും വളരെ പ്രാധാന്യമുണ്ട്. നമ്മുടെ താലൂക്ക് ആശുപത്രി മുതല് മുകളിലേക്ക് എല്ലാ ആശുപത്രിയിലും ഡയാലിസിസ് സൗകര്യം ഉറപ്പുവരുത്തിയിട്ടുണ്ട്. അതോടൊപ്പം ഹൃദ്രോഗത്തിന്റെ ചികിത്സയും വളരെ വ്യാപകമാക്കിയിട്ടുണ്ട്. എല്ലാ വലിയ ആശുപത്രികളിലും കാത്ത് ലാബ് സൗകര്യം ഒരുക്കിയിട്ടുണ്ട്. ഹൃദ്രോഗ ചികിത്സയുടെ കാര്യത്തില് ഇക്കഴിഞ്ഞ വര്ഷങ്ങളില് ഇന്ത്യയില് തന്നെ ഏറ്റവും കൂടുതല് രോഗികള് എത്തുന്നത് തിരുവനന്തപുരം മെഡിക്കല് കോളേജിലാണ് എന്ന് നമുക്ക് അറിയാവുന്നതാണ്. അതുപോലെ കോട്ടയം മെഡിക്കല് കോളേജ് പോലെയുള്ള സ്ഥാപനങ്ങള് വിജയകരമായി ഹൃദയം മാറ്റിവെക്കല് ശസ്ത്രക്രിയകള് നടത്തിക്കൊണ്ടിരിക്കുന്നു എന്നതും നമ്മുടെ പ്രയാണം മുന്നോട്ടാണ് എന്നതിന്റെ ദിശാസൂചിയാണ്.
കേരളത്തില് ഹൃദയാഘാതത്തിന്റെ തോത് ലോകത്ത് തന്നെ ഏറ്റവും ഉയര്ന്നതാണ്. ഹൃദയാഘാതം മൂലമുള്ള മരണങ്ങള് തടയുന്നതില് രണ്ടു കാര്യങ്ങള് ശ്രദ്ധിക്കേണ്ടതായി ഉണ്ട്. ഒന്ന് ഹൃദയാഘാതം നേരിടുന്ന വ്യക്തിക്ക് ചുറ്റുമുള്ളവര്ക്ക്, അയാൾക്ക് ഉണ്ടായിരിക്കുന്നത് ഹൃദയാഘാതമാണ് എന്ന് തിരിച്ചറിയാനുള്ള കഴിവുണ്ടാവുക എന്നതാണ്. അത്തരത്തിലുള്ള അവബോധ പ്രവര്ത്തനങ്ങള് വ്യാപകമായി ഫീല്ഡില് നടന്നു വരുന്നുണ്ട്. ഹൃദയാഘാതമുള്പ്പെടയുള്ള മെഡിക്കല് എമെര്ജന്സി ഘട്ടങ്ങള് എങ്ങനെ മനസിലാക്കണം എന്നും അതിനോട് എങ്ങനെ പ്രതികരിക്കണം എന്നും (പ്രാഥമിക ശുശ്രൂഷ ഉള്പ്പെടെ) നമ്മുടെ യുവജനങ്ങള്ക്കിടയില് വ്യാപകമായ അവബോധമുണ്ടാക്കണം. നമ്മുടെ ബഹുജനപ്രസ്ഥാനങ്ങള് ഇതിന് മുന്കൈ എടുക്കേണ്ടതാണ്. മറ്റൊന്ന് ഹൃദ്രോഗമാണ് എന്ന് തിരിച്ചറിഞ്ഞ വ്യക്തിയെ കഴിയുന്നത്ര വേഗം, കഴിയുമെങ്കില് ആദ്യത്തെ ഒരു മണിക്കൂറില് തന്നെ ആന്ജിയോ പ്ലാസ്റ്റി ചികിത്സയ്ക്ക് സൗകര്യമുള്ള ഒരു ആശുപത്രിയില് എത്തിക്കുക എന്നുള്ളതാണ്.
സംസ്ഥാനത്തിന്റെ ഏതു കോണില് നിന്നും യാത്ര തിരിച്ചാലും ഒരു മണിക്കൂറിനുള്ളില് എത്താന് കഴിയുന്ന ഇടങ്ങളില് ആന്ജിയോപ്ലാസ്റ്റി സൗകര്യമുള്ള ആശുപത്രികള് ഇന്ന് ലഭ്യമാണ്. എന്നാല് ചികിത്സയുടെ ചെലവ് പരിഗണിച്ച് അത്തരം സംവിധാനങ്ങള് കഴിയുന്നത്ര സര്ക്കാര് മേഖലയില് തന്നെ ഉറപ്പാക്കുക എന്നതാണ് സര്ക്കാര് ഇപ്പോള് ലക്ഷ്യമിടുന്നത്. വയനാട്, കാസര്കോട് ജില്ലകളില് ഉള്പ്പെടെ ആരോഗ്യ സംവിധാനങ്ങളില് പിന്നാക്കം നില്ക്കുന്ന ഇടങ്ങളില് വ്യാപകമായി മേല്പറഞ്ഞ രീതിയിലുള്ള ജീവന് രക്ഷാകേന്ദ്രങ്ങള് സജ്ജമാക്കിയ മൂന്നു വര്ഷങ്ങളാണ് കടന്നുപോകുന്നത്.
മാനസികാസ്വാസ്ഥ്യങ്ങളും, ശ്വാസകോശ സംബന്ധമായ രോഗങ്ങളും ഫീല്ഡ് തലത്തില് തന്നെ കണ്ടെത്തി പരിഹരിക്കുന്നതിന് ആശ്വാസ് എന്ന പേരിലും ശ്വാസ് എന്ന പേരിലും കുടുംബാരോഗ്യ കേന്ദ്രങ്ങളില് ക്ലിനിക്കുകള് ആരംഭിച്ചിട്ടുണ്ട്. പക്ഷേ ഭാവിയില് ഉണ്ടാകാന് സാധ്യതയുള്ള മേല്പ്പറഞ്ഞ പ്രശ്നങ്ങളുടെ ആധിക്യം കണക്കിലെടുക്കുമ്പോള് ഇനിയും കൂടുതല് പരിഗണന ഈ മേഖലയ്ക്ക് നല്കേണ്ടതായുണ്ട്. കേരളത്തില് പത്തില് ഒരാള്ക്കെങ്കിലും ചികിത്സ ആവശ്യമായ രീതിയില് വിഷാദരോഗമുണ്ട് എന്നാണ് കണക്കുകള് കാണിക്കുന്നത്. ഗ്ലോബല് ബര്ഡന് ഓഫ് ഡിസീസ് പഠനങ്ങള് അനുസരിച്ച് ഇനിയുള്ള വര്ഷങ്ങളില് ആഗോള വ്യാപകമായിത്തന്നെ വിഷാദം ഉള്പ്പെടെയുള്ള മാനസിക രോഗങ്ങള് വര്ദ്ധിച്ചുവരാനാണ് സാധ്യത.
വാര്ദ്ധക്യകാല ആരോഗ്യപ്രശ്നങ്ങള്
ആളുകളുടെ ശരാശരി പ്രായം ഇന്ത്യയില് ഏറ്റവും ഉയര്ന്ന സംസ്ഥാനമാണ് കേരളം. നമ്മുടെ നാട്ടിലെ 65 വയസ്സിന് മുകളില് പ്രായമുള്ളവരുടെ ശതമാനം ഇന്ത്യന് ശരാശരിയുടെ ഇരട്ടിയോളം വരും. അതുകൊണ്ടുതന്നെ പ്രായാധിക്യം ഉള്ളവരുടെ ആരോഗ്യ പ്രശ്നങ്ങള് നമുക്ക് വളരെ വലിയ വെല്ലുവിളിയാണ്. വൃദ്ധജനങ്ങളുടെ എണ്ണവും ശതമാനവും ഇനിയുള്ള വര്ഷങ്ങളില് തുടര്ന്നും വര്ദ്ധിക്കും എന്നും നാം കണക്കാക്കേണ്ടതായിട്ടുണ്ട്. കോവിഡ് പോലെയുള്ള മഹാമാരി പടര്ന്നു പിടിക്കുന്ന സമയത്തും ജീവിതശൈലീ രോഗങ്ങളെ നിയന്ത്രിക്കുന്നതിനും രോഗാതുരതരും വൃദ്ധരുമായ ആളുകളുടെ വര്ധിച്ച സാന്നിധ്യം നമുക്ക് ഒരു വെല്ലുവിളി ആയിരുന്നു. സാമൂഹിക സാമ്പത്തിക ജീവിതത്തിന്റെ കാര്യത്തിലും പ്രായാധിക്യം ഉള്ളവരുടെ എണ്ണം വെല്ലുവിളി ഉയര്ത്തുന്നുണ്ട്. ഇതില് തന്നെ നല്ല ഒരു ശതമാനം ആളുകള് അവശരാണ് എന്നു മാത്രമല്ല പലപ്പോഴും ഒറ്റയ്ക്ക് കഴിയുന്നു എന്നതും ശാരീരികമായ പ്രയാസങ്ങള്ക്കു പുറമേ ഒട്ടേറെ പേര്ക്ക് മാനസിക അസ്വാസ്ഥ്യങ്ങളുമുണ്ട് എന്നതും പരിഗണന അര്ഹിക്കുന്ന വിഷയങ്ങളാണ്.
 പ്രായാധിക്യമുള്ള ആളുകളുടെ ആരോഗ്യ സാമൂഹിക പ്രശ്നങ്ങളെ നേരിടാന് ക്രിയാത്മകമായ പദ്ധതികള് രൂപീകരിച്ചിട്ടുള്ള ഒരു നാട് കൂടിയാണ് കേരളം. ഈ ജനവിഭാഗത്തിന്റെ ഉന്നമനത്തിനും സംരക്ഷണത്തിനും വേണ്ടി ഭാരതത്തില് തന്നെ ഒരു നയം നമ്മുടെ നാട്ടില് ആണ് 2006ൽ രൂപം കൊണ്ടത്. ദേശീയനയം തന്നെ പിന്നീട് 2011 ല് നമ്മുടെ രേഖയുടെ ചുവടുപിടിച്ചാണ് ഉണ്ടായിട്ടുള്ളത്. നമ്മുടെ പഞ്ചായത്തുകളുടെയും നഗരസഭകളുടെയും പ്ലാന് ഫണ്ടിന്റെ 10% ത്തോളം തുക പ്രായാധിക്യം ഉള്ളവര്ക്കും മറ്റ് അവശതകള് അനുഭവിക്കുന്നവര്ക്കുമായി നീക്കിവെച്ചിട്ടുള്ള കാര്യവും നമുക്കറിയാം. എങ്കിലും ഉയര്ന്നുവരുന്ന പ്രശ്നങ്ങളുടെ പശ്ചാത്തലത്തില് ലഭ്യമായ പണവും മറ്റു വിഭവ ശേഷിയും പ്രായമുള്ള ജനങ്ങളുടെ വര്ദ്ധിച്ചുവരുന്ന സാന്നിധ്യം ഉയര്ത്തുന്ന പ്രശ്നങ്ങൾ നേരിടാന് നാം ഉപയോഗിക്കേണ്ടതായുണ്ട്. നമ്മുടെ പ്രാഥമിക ആരോഗ്യ തലങ്ങളിലും ഗ്രാമസഭകളിലും വികസനത്തെ മുന്നിര്ത്തി പദ്ധതികള് ആവിഷ്കരിക്കുമ്പോള് പ്രായാധിക്യമുള്ള ആളുകളുടെ എണ്ണത്തിലും ശതമാനത്തിലും വരുന്ന വര്ദ്ധനവും അതുയര്ത്തുന്ന ആരോഗ്യപ്രശ്നങ്ങളും അവയെ എങ്ങനെ നേരിടാം എന്നുള്ള കാര്യങ്ങളും സവിശേഷ പരിഗണനയിലേക്ക് വരേണ്ടതാണ്.
പ്രായാധിക്യമുള്ള ആളുകളുടെ ആരോഗ്യ സാമൂഹിക പ്രശ്നങ്ങളെ നേരിടാന് ക്രിയാത്മകമായ പദ്ധതികള് രൂപീകരിച്ചിട്ടുള്ള ഒരു നാട് കൂടിയാണ് കേരളം. ഈ ജനവിഭാഗത്തിന്റെ ഉന്നമനത്തിനും സംരക്ഷണത്തിനും വേണ്ടി ഭാരതത്തില് തന്നെ ഒരു നയം നമ്മുടെ നാട്ടില് ആണ് 2006ൽ രൂപം കൊണ്ടത്. ദേശീയനയം തന്നെ പിന്നീട് 2011 ല് നമ്മുടെ രേഖയുടെ ചുവടുപിടിച്ചാണ് ഉണ്ടായിട്ടുള്ളത്. നമ്മുടെ പഞ്ചായത്തുകളുടെയും നഗരസഭകളുടെയും പ്ലാന് ഫണ്ടിന്റെ 10% ത്തോളം തുക പ്രായാധിക്യം ഉള്ളവര്ക്കും മറ്റ് അവശതകള് അനുഭവിക്കുന്നവര്ക്കുമായി നീക്കിവെച്ചിട്ടുള്ള കാര്യവും നമുക്കറിയാം. എങ്കിലും ഉയര്ന്നുവരുന്ന പ്രശ്നങ്ങളുടെ പശ്ചാത്തലത്തില് ലഭ്യമായ പണവും മറ്റു വിഭവ ശേഷിയും പ്രായമുള്ള ജനങ്ങളുടെ വര്ദ്ധിച്ചുവരുന്ന സാന്നിധ്യം ഉയര്ത്തുന്ന പ്രശ്നങ്ങൾ നേരിടാന് നാം ഉപയോഗിക്കേണ്ടതായുണ്ട്. നമ്മുടെ പ്രാഥമിക ആരോഗ്യ തലങ്ങളിലും ഗ്രാമസഭകളിലും വികസനത്തെ മുന്നിര്ത്തി പദ്ധതികള് ആവിഷ്കരിക്കുമ്പോള് പ്രായാധിക്യമുള്ള ആളുകളുടെ എണ്ണത്തിലും ശതമാനത്തിലും വരുന്ന വര്ദ്ധനവും അതുയര്ത്തുന്ന ആരോഗ്യപ്രശ്നങ്ങളും അവയെ എങ്ങനെ നേരിടാം എന്നുള്ള കാര്യങ്ങളും സവിശേഷ പരിഗണനയിലേക്ക് വരേണ്ടതാണ്.
രോഗപ്രതിരോധവും ചികിത്സയും മുതിര്ന്ന പൗരരുടെ അവകാശമാണെന്നും അവര് ഒരു മുന്ഗണനാ വിഭാഗമാണെന്നുമുള്ള തിരിച്ചറിവ് സംസ്ഥാനത്തിന്റെ പൊതുജനാരോഗ്യ രംഗത്തിന്റെ മുന്നോട്ടുള്ള പ്രയാണത്തിന് അത്യന്തം ആവശ്യമായ തിരിച്ചറിവാണ്. കോവിഡ് മഹാമാരിക്കാലത്ത് ബഹുമാനപ്പെട്ട മുഖ്യമന്ത്രിയുടെ നിര്ദേശാനുസരണം മറ്റ് സേവനങ്ങള്ക്ക് പുറമേ ജീവിതശൈലീ രോഗങ്ങള്ക്കുള്ള മരുന്നുകളും വൃദ്ധജനങ്ങള്ക്ക് എത്തിച്ചുകൊടുത്തിരുന്നു. ഇത് തുടരണം. ആരോഗ്യപ്രവര്ത്തകര് അവരുടെ ഭവനസന്ദര്ശന പരിപാടികളില് വൃദ്ധജനങ്ങളുടെ ആരോഗ്യ പ്രശ്നങ്ങള്ക്ക് മുന്ഗണന നല്കുന്നുണ്ട്.
സാന്ത്വന പരിചരണം
സാമൂഹിക അധിഷ്ഠിത സാന്ത്വന പരിചരണത്തിന് കേരളം ഒരു മാതൃകയാണ് എന്ന് ലോകാരോഗ്യ സംഘടന നിരീക്ഷിച്ചിട്ടുണ്ട്. ഈയിടെ ലാന്സെറ്റ് മാഗസിന് പ്രസിദ്ധീകരിച്ച ‘ലാന്സെറ്റ് കമ്മീഷന് ഓണ് വാല്യൂ ഓഫ് ഡെത്ത്’ എന്ന വലിയ പ്രബന്ധത്തില് പറയുന്നുണ്ട്. ‘മരണത്തിന് ഏറ്റവും മൂല്യമുള്ള അല്ലെങ്കില് ഗുണനിലവാരമുള്ള ഇടം’ എന്നാണ് ആ റിപ്പോർട്ടിൽ കേരളത്തെ വിശേഷിപ്പിച്ചിരിക്കുന്നത്. ബന്ധുമിത്രാദികളുടെ സാമീപ്യം ഇല്ലാതെ യന്ത്രങ്ങളുടെ ഇടയില് മരിക്കേണ്ടിവരുന്ന വികസിത രാജ്യത്തെ സമൂഹത്തിനും മരണകാരണമായ രോഗങ്ങള്ക്ക് ചികിത്സപോലും ലഭിക്കാത്ത അവികസിത രാജ്യങ്ങള്ക്കും ഇടയില്, മരണം ഒഴിവാക്കാന് കഴിയാത്ത അവസരങ്ങളില് വേദനയില്ലാത്ത മരണം സാധ്യമാക്കുന്ന സാന്ത്വന പരിചരണം ലഭിക്കുന്ന ലോകത്തിലെ ഇടം എന്നാണ് കമ്മീഷന് ഇതുകൊണ്ട് ഉദ്ദേശിക്കുന്നത്.
നമ്മുടെ നാട്ടിലെ ഹൃദയ വിശാലതയുള്ള ഒട്ടേറെ ആളുകള് അവിടവിടെ, പ്രത്യേകിച്ചും മലപ്പുറം കോഴിക്കോട് ജില്ലകളില് തുടക്കംകുറിക്കുകയും പിന്നീട് സര്ക്കാര് കൂടി പങ്കാളിയാവുകയും ചെയ്തതാണ് നമ്മുടെ സാന്ത്വന പരിചരണ രംഗം. ഇന്ന് നമ്മുടെ സാന്ത്വന പരിചരണ ആവശ്യങ്ങളുടെ ഒരു നല്ല ശതമാനം ആരോഗ്യവകുപ്പും തദ്ദേശസ്വയംഭരണ സ്ഥാപനങ്ങളും ചേര്ന്ന് നടത്തുന്നു എന്നത് നമുക്കെല്ലാം ആവേശം പകരുന്ന വസ്തുതയാണ്. എങ്കില് പോലും ഈ മേഖലയിലും നാം ഇനിയും മുന്നോട്ടു പോകേണ്ടതായിട്ടുണ്ട്. ആവശ്യമായ അളവിലും ഗുണനിലവാരത്തിലും സാന്ത്വന പരിചരണം ഉറപ്പുവരുത്തുക എന്നുള്ളതാണ് ഏറ്റവും വലിയ വെല്ലുവിളി.
അരികുവല്ക്കരിക്കപ്പെട്ട
ജനവിഭാഗങ്ങളുടെ
സവിശേഷ ആരോഗ്യപ്രശ്നങ്ങള്
നമ്മുടെ ആരോഗ്യമേഖല ഇപ്പോള്തന്നെ ശ്രദ്ധ കൊടുത്തുകൊണ്ടിരിക്കുന്ന, എന്നാല് കൂടുതല് ശ്രദ്ധിക്കേണ്ട ഒരു മേഖല അരികുവല്ക്കരിക്കപ്പെട്ട ജനവിഭാഗങ്ങളുടെ ആരോഗ്യവുമായി ബന്ധപ്പെട്ടതാണ്. ഗിരിവര്ഗ്ഗ മേഖലയില് താമസിക്കുന്നവര് (ആദിവാസികള് ഉള്പ്പെടെ), തീരദേശ മേഖലയില് അധിവസിക്കുന്നവര്, ഗ്രാമപ്രദേശങ്ങളിലുള്ള കോളനികളിലും പട്ടണ പ്രദേശങ്ങളിലും റെയില്വേ പുറമ്പോക്കുകളിലുമൊക്കെയായി ചേരികളില് താമസിക്കുന്നവര് എന്നീ വിഭാഗങ്ങൾക്കു പുറമേ അതിഥി തൊഴിലാളികള് എന്ന ഒരു വലിയ വിഭാഗം കൂടി പാര്ശ്വവല്ക്കരിക്കപ്പെട്ടവരുടെ കൂട്ടത്തിലുണ്ട്. കുരങ്ങുപനി (kyasanur forest disease) പോലെയുള്ള പകര്ച്ചവ്യാധികളുടെ കാര്യമെടുത്താല് നമ്മുടെ ആദിവാസി മേഖലകളില് മാത്രമാണ് അത്തരം രോഗങ്ങള് കാണപ്പെടുന്നത് എന്നതും അട്ടപ്പാടി പോലെയുള്ള ആദിവാസി മേഖലകളില് സമീപകാലം വരെ ഗുരുതരമായ പോഷണ പ്രശ്നങ്ങള് നിലനിന്നിരുന്നു എന്നതും നമ്മുടെ ഗിരിവര്ഗമേഖലയിലുള്ളവര്ക്ക് വൈദ്യസേവനങ്ങള്ക്കായി കൂടുതല് ദൂരവും സമയവും ആവശ്യമായിവരുന്ന രീതിയില് യാത്ര ചെയ്യേണ്ടിവരുന്നു എന്നതുമൊക്കെ ആദിവാസി/ഗിരിവര്ഗ്ഗ മേഖലകളുടെ ആരോഗ്യ പിന്നാക്കാവസ്ഥയായി പരിഗണിക്കണം. കോവിഡ് പടര്ന്നു പിടിച്ച സമയത്ത് അതിന്റെ ഏറ്റവും ദുരിതം അനുഭവിച്ച ആളുകള് തീരദേശ മേഖലയില് തിങ്ങിപ്പാര്ക്കുന്നവരായിരുന്നു.
കേരളത്തില് ഏറ്റവും ജനസാന്ദ്രതയുള്ള പ്രദേശങ്ങള് കടലിനോട് ചേര്ന്ന് കിടക്കുന്ന, മത്സ്യബന്ധനം ഉപജീവനമാക്കിയ ആളുകളുടേതാണ്. അവിടെയുള്ള ജനസംഖ്യയുമായി തട്ടിച്ചുനോക്കുമ്പോള് ആവശ്യമായ തോതില് ആരോഗ്യ സംവിധാനങ്ങള് എത്തിക്കാന് നമുക്ക് ഇനിയും കഴിഞ്ഞിട്ടില്ല എന്നുള്ളത് ഒരു വസ്തുതയാണ്. അന്യദേശ തൊഴിലാളികളുടെ കടന്നുവരവ് നമ്മുടെ സാമ്പത്തിക വളര്ച്ചയ്ക്ക് ആക്കം കൂട്ടിയെങ്കിലും പകര്ച്ചവ്യാധികള് പടര്ന്നുപിടിക്കാനുള്ള സാധ്യതകളും സംജാതമാക്കി എന്ന് പറയാതിരിക്കാന് നിവൃത്തിയില്ല. കേരളം ഏതാണ്ട് നിയന്ത്രിച്ച പല പകര്ച്ചവ്യാധികളും ഇന്ത്യയുടെ മറ്റുഭാഗങ്ങളില് വ്യാപകമായി കാണപ്പെടുന്നു എന്നുള്ളതുകൊണ്ട് അന്യദേശ തൊഴിലാളികളില് മലേറിയയും മന്തും ഉള്പ്പെടെയുള്ള പകര്ച്ചവ്യാധികള് കൂടുതലായി കണ്ടുവരുന്നു.
ഇവര് ഒരു പ്രദേശത്ത് തന്നെ തുടര്ച്ചയായി വസിക്കുന്നില്ല എന്നതിനാല് ഇവരുടെ ആരോഗ്യരക്ഷ സംരക്ഷിക്കുന്നതില് തദ്ദേശീയമായ കുടുംബാരോഗ്യ കേന്ദ്രങ്ങള്ക്ക് പലപ്പോഴും പരിമിതികള് ഉണ്ട്. നേരത്തെ സൂചിപ്പിച്ചതുപോലെ അതിഥി തൊഴിലാളികള് നമുക്ക് നല്കുന്ന വികസനത്തിന്റെ നന്മകള് ഉള്ക്കൊണ്ടുകൊണ്ട് കേരളം അനുഭവിക്കുന്ന ആരോഗ്യരക്ഷാ സംവിധാനങ്ങളുടെ ഗുണഫലം അവരിലേക്കും എത്തിക്കാന് നാം പരമാവധി ശ്രമിക്കേണ്ടതാണ്. നമ്മുടെ ഭക്ഷ്യ വിതരണ സംസ്കരണ മേഖലയിലും വളരെ കൂടുതല് അതിഥി തൊഴിലാളികള് കടന്നുവരുന്ന അവസരത്തില് അവര്ക്ക് രോഗം വരാതിരിക്കുന്നതിനും മറ്റുള്ളവരിലേക്ക് രോഗങ്ങള് പകരാതിരിക്കുന്നതിനും വാക്സിനുകള് ഉള്പ്പെടെയുള്ള സംവിധാനങ്ങള് അവര് ഉപയോഗിക്കുന്നു എന്ന് ഉറപ്പുവരുത്തുകയും ഹെല്ത്ത് കാര്ഡുകള് പോലെയുള്ള അവശ്യ രേഖകള് അവരുടെ കൈവശമുണ്ട് എന്ന് ഉറപ്പുവരുത്തുകയും ചെയ്യേണ്ടതാണ്. ഇതുമായി ബന്ധപ്പെട്ട് സംസ്ഥാനസര്ക്കാര് അടുത്തിടെ വിശദമായ മാനദണ്ഡങ്ങള് പുറപ്പെടുവിച്ചിട്ടുണ്ട്. കേരള മാതൃക എന്ന് ഉദ്ഘോഷിക്കപ്പെടുന്ന നമ്മുടെ ആരോഗ്യനേട്ടങ്ങളില് നിന്നും ആരും പിന്തള്ളപ്പെടുന്നില്ല എന്ന് ഉറപ്പിക്കാനുള്ള ബാധ്യത നമുക്കുണ്ട്.
ചികിത്സാ ചെലവ്
ഏറ്റവും കൂടുതല് സൗജന്യ ചികിത്സ നല്കുന്ന സംസ്ഥാനത്തിനുള്ള അംഗീകാരം തുടര്ച്ചയായി ലഭിച്ചുകൊണ്ടിരിക്കുമ്പോള് തന്നെ, ദേശീയ ഹെല്ത്ത് അക്കൗണ്ട്സിന്റെ തുടര്ച്ചയായുള്ള സര്വേകളില് രാജ്യത്ത് ഏറ്റവും അധികം പണം ആരോഗ്യരക്ഷയ്ക്കായി സ്വന്തം പോക്കറ്റില് നിന്നും ചെലവിടുന്നതും കേരളത്തിലാണ് എന്ന് കാണാം. കൂടുതല് ആളുകള് ജീവിതശൈലീ രോഗങ്ങളുടെ പിടിയിലാണ് എന്നതും, അവര് തങ്ങളുടെ രോഗാവസ്ഥകള് തിരിച്ചറിഞ്ഞ് ആരോഗ്യരക്ഷാ സംവിധാനങ്ങളെ ആശ്രയിക്കുന്നു എന്നതും കോര്പറേറ്റ് സ്വകാര്യ മേഖലയില് ഉള്ള ഉയര്ന്ന ചെലവുകളുമൊക്കെ ആരോഗ്യ ചെലവിലെ ഘടകങ്ങളാണ്. എങ്കിലും ആളുകളെ പട്ടിണിയിലേക്കും ദാരിദ്ര്യത്തിലേക്കും തള്ളിവിടാന് ശേഷിയുള്ള ഒന്നാണ് ആരോഗ്യരക്ഷയ്ക്ക് വരുന്ന ഭീമമായ ചെലവുകള്. ആളുകളുടെ ആരോഗ്യ പരിരക്ഷയുടെ ചെലവ് വ്യക്തിയുടെയും കുടുംബത്തിന്റെയും തലയില് വീഴാതെ സമൂഹം തന്നെ വഹിക്കുന്ന, പൂര്ണ്ണമായ തലത്തിലുള്ള സാര്വ്വത്രിക ആരോഗ്യ പരിരക്ഷ (universal health care)യിലേക്ക് നമുക്ക് നടന്നുകയറേണ്ടതായുണ്ട്. ഇതിനായുള്ള ഭീമമായ ചെലവ് വഹിക്കാന് സംസ്ഥാന/തദ്ദേശ സര്ക്കാറുകളോടൊപ്പം കേന്ദ്രസര്ക്കാരും കൈകോര്ക്കേണ്ടതുണ്ട്.
നിലവില് സംസ്ഥാന സര്ക്കാര് നല്കിക്കൊണ്ടിരിക്കുന്ന സൗജന്യങ്ങള് കൂടുതല് ആളുകളിലേക്ക് വ്യാപിപ്പിക്കുകയും, രോഗനിര്ണ്ണയത്തിനും ഒപി ചികിത്സയ്ക്കുമുള്ള ചെലവുകളും കാരുണ്യ ആരോഗ്യ പദ്ധതിയുടെയും മറ്റ് ഇന്ഷുറന്സ് പദ്ധതികളുടെയും കീഴില് കൊണ്ടുവരികയും, കേരളാ മെഡിക്കല് സര്വീസ് കോര്പറേഷന് വഴിയായി ഗുണനിലവാരമുള്ള ജനറിക് മരുന്നുകള് കൂടുതല് വിതരണം ചെയ്യുകയും, ആരോഗ്യസേവന രംഗത്ത് ഉപയോഗിക്കാന് കഴിയുന്ന വിഭവങ്ങളുടെ ലഭ്യത പരമാവധി ഉറപ്പുവരുത്തുകയും ഒക്കെയാണ് നാം ഇതിന്റെ ഭാഗമായി ഇപ്പോള് ചെയ്യാന് ശ്രമിക്കുന്നത്. ആരോഗ്യ രക്ഷാ ചെലവുകള് കുറയ്ക്കുന്നതില് കേരളത്തിന്റെ വികേന്ദ്രീകൃത ആസൂത്രണവും വളരെ വലിയ പങ്കു വഹിക്കുന്നുണ്ട്. ഉദാഹരണത്തിന് പകര്ച്ചവ്യാധികൾക്കുള്ള മരുന്നുകള് നല്ല ഒരു ഭാഗം തദ്ദേശ സ്വയംഭരണ സംവിധാനങ്ങളുടെ ഫണ്ട് ഉപയോഗിച്ചിട്ടാണ് കണ്ടെത്തുന്നത്. അതോടൊപ്പം ഡോക്ടര്മാരെയും മറ്റു പാരാമെഡിക്കല് ജീവനക്കാരെയും പല സ്ഥലങ്ങളിലും തദ്ദേശസ്വയംഭരണ സ്ഥാപനങ്ങള് വിന്യസിച്ചിട്ടുണ്ട്. അതിനും പുറമേ സ്വകാര്യ ആശുപത്രികളിലുള്ള ചെലവുകള് പരിശോധിക്കുകയും അത് ക്രമപ്പെടുത്തുകയും ചെയ്യേണ്ടതുണ്ട്. ക്ലിനിക്കല് എസ്റ്റാബ്ലിഷ്മെന്റ് നിയമം നടപ്പിലാക്കുന്നതോടുകൂടി ആരോഗ്യരക്ഷാ ചെലവുകളില് ഇനിയും കുറവ് വരുത്താന് കഴിയും എന്നാണ് പ്രതീക്ഷിക്കുന്നത്.
അത്യാഹിത പരിരക്ഷ
കേരളം ഇനിയും വളരെയധികം മുന്നോട്ടു പോകേണ്ട ഒരു മേഖലയാണ് അത്യാഹിത പരിരക്ഷ അല്ലെങ്കില് എമര്ജന്സി കെയര്. നിനച്ചിരിക്കാതെ ഉണ്ടാകുന്ന ആരോഗ്യപ്രശ്നങ്ങള്, അപകടങ്ങള് എന്നിവ സംഭവിക്കുമ്പോള് വളരെ വേഗത്തില് തന്നെ രോഗിയെ ആശുപത്രിയില് എത്തിക്കുക എന്നതിനും പ്രസ്തുത ആശുപത്രികളില് ചികിത്സിക്കുന്നതിനുള്ള സൗകര്യം ഉണ്ടായിരിക്കുകയും ചെയ്യുക എന്നതിനും വളരെ പ്രാധാന്യമുണ്ട്. സംസ്ഥാനത്തിന്റെ ഏതു ഭാഗത്ത് അപകടം സംഭവിച്ചാലും ഏറ്റവും കുറഞ്ഞ സമയത്തിനുള്ളില് തന്നെ എത്താന് കഴിയുന്ന ഇടങ്ങളില് അത് പരിഹരിക്കുന്നതിനുള്ള ട്രോമാകെയര് പോലെയുള്ള സംവിധാനങ്ങള് നാം വ്യാപകമായി ഒരുക്കേണ്ടതായി വരും. അതോടൊപ്പം തന്നെ രോഗികളെ എത്രയും വേഗം അത്തരത്തിലുള്ള സംവിധാനങ്ങളിലേക്ക് എത്തിക്കാന് കഴിയുന്ന ആംബുലന്സുകള് ലഭ്യമാക്കുകയും അവ ആവശ്യക്കാര്ക്ക് ഉടനടി ലഭിക്കുന്നു എന്ന് ഉറപ്പാക്കുകയും വേണം. ആരോഗ്യരക്ഷയുടെ ഈ ഭാഗം വളരെ അടിയന്തരമായി നിര്മ്മിച്ചുകൊണ്ടിരിക്കുകയാണ്. അത്യാഹിത പരിരക്ഷ ഒരുക്കുന്നതില് നമ്മെ പിന്നോട്ടടിപ്പിക്കുന്ന ഒരു പ്രധാന ഘടകം ഈ ചികിത്സയ്ക്കും സംവിധാനങ്ങള് ഒരുക്കുന്നതിനുമുള്ള ഭീമമായ ചെലവാണ്. പക്ഷേ കേരളത്തെ രാജ്യാന്തര നിലവാരമുള്ള ആരോഗ്യ സംവിധാനത്തോടുകൂടിയ ഇടമായി ഉയര്ത്തുന്നതിന് മേല്പറഞ്ഞ സൗകര്യങ്ങള് പൊതുമേഖലയില് തന്നെ ഒരുക്കാനുള്ള ശ്രമമാണ് സര്ക്കാര് നടത്തുന്നത്.
ഏകാരോഗ്യം
ഇന്ന് ലോക വ്യാപകമായിത്തന്നെ ഏറ്റവുമധികം ചര്ച്ച ചെയ്യപ്പെടുന്ന ഒരു പൊതുജനാരോഗ്യ സംരക്ഷണ രീതിശാസ്ത്രമാണ് ഏകാരോഗ്യം. ആരോഗ്യം നിലനിര്ത്താനും പരിപാലിക്കാനും മനുഷ്യനില് മാത്രമുള്ള ഇടപെടലിലൂടെ കഴിയില്ല എന്നും മൃഗങ്ങളും പക്ഷികളും സൂക്ഷ്മജീവികളും പരിസ്ഥിതിയും സമൂഹവും ഒക്കെ അടങ്ങുന്ന ഒരു വ്യവസ്ഥയുടെ സ്വാസ്ഥ്യം സംരക്ഷിക്കുന്നതിലൂടെ മാത്രമേ അത് സാധ്യമാവുകയുള്ളു എന്ന കാഴ്ചപ്പാടാണ് ഏകാരോഗ്യ സമീപനം. ആരോഗ്യ സംരക്ഷണത്തിന്, പ്രത്യേകിച്ചും പകര്ച്ചവ്യാധി നിയന്ത്രണത്തിന് ഏകാരോഗ്യരീതി എന്നത് കേരള സര്ക്കാര് സ്വീകരിക്കുന്ന സമയത്ത് ലോകത്തിന്റെ മിക്കയിടങ്ങളിലും ഇതിനെപ്പറ്റി ചര്ച്ചകള് നടക്കുക മാത്രമാണ് ഉണ്ടായിരുന്നത്. ഇന്ന് രോഗങ്ങളുടെ പ്രത്യേകിച്ചും പകര്ച്ചവ്യാധികളുടെ നിയന്ത്രണത്തിന് സംസ്ഥാന ആരോഗ്യവകുപ്പ് സ്വീകരിക്കുന്ന രീതിയാണ് ഏകാരോഗ്യം.
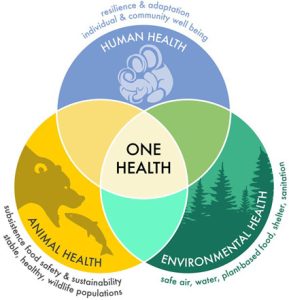 ഏകാരോഗ്യ സമീപനത്തില് ഊന്നി വിവിധ ഡിപ്പാര്ട്ട്മെന്റുകളുടെയും പൊതുജനങ്ങളുടെയും സഹകരണത്തോടെ ഏത് രീതിയില് പകര്ച്ചവ്യാധികളെ അമര്ച്ച ചെയ്യാം എന്നത് പമ്പ ഒഴുകുന്ന ജില്ലകളായ പത്തനംതിട്ട, ഇടുക്കി, കോട്ടയം, ആലപ്പുഴ എന്നീ ജില്ലകളില് ഒരു പൈലറ്റ് രീതിയില് നാം പരീക്ഷിച്ചു വിജയിക്കുകയുണ്ടായി. ഇത് കേരളത്തില് മുഴുവന് വ്യാപിപ്പിക്കുകയും നാം നേരിടുന്ന പ്രധാന വെല്ലുവിളികളായ ഡെങ്കിപ്പനി, എലിപ്പനി, മഞ്ഞപ്പിത്തബാധകള്, വയറിളക്ക രോഗങ്ങള്, സിക്ക, ചിക്കന്ഗുനിയ, വെസ്റ്റിനയില് ഫീവര്, മലേറിയ, കരിമ്പനി (Kala azar), ചെള്ളുപനി (scub typhus), കുരങ്ങുപനി (KFD), നിപ, പക്ഷിപ്പനി തുടങ്ങി മിക്ക പകര്ച്ചവ്യാധികളെയും ഏകാരോഗ്യ സമീപനത്തിലൂടെ നേരിടുകയും നമ്മുടെ നാട്ടില് പടര്ന്നു പിടിക്കുന്ന പകര്ച്ചവ്യാധികളുടെ ആധിക്യം കുറച്ചു കൊണ്ടുവരികയും ചെയ്യുക എന്നതാണ് സര്ക്കാര് ലക്ഷ്യം വയ്ക്കുന്നത്.
ഏകാരോഗ്യ സമീപനത്തില് ഊന്നി വിവിധ ഡിപ്പാര്ട്ട്മെന്റുകളുടെയും പൊതുജനങ്ങളുടെയും സഹകരണത്തോടെ ഏത് രീതിയില് പകര്ച്ചവ്യാധികളെ അമര്ച്ച ചെയ്യാം എന്നത് പമ്പ ഒഴുകുന്ന ജില്ലകളായ പത്തനംതിട്ട, ഇടുക്കി, കോട്ടയം, ആലപ്പുഴ എന്നീ ജില്ലകളില് ഒരു പൈലറ്റ് രീതിയില് നാം പരീക്ഷിച്ചു വിജയിക്കുകയുണ്ടായി. ഇത് കേരളത്തില് മുഴുവന് വ്യാപിപ്പിക്കുകയും നാം നേരിടുന്ന പ്രധാന വെല്ലുവിളികളായ ഡെങ്കിപ്പനി, എലിപ്പനി, മഞ്ഞപ്പിത്തബാധകള്, വയറിളക്ക രോഗങ്ങള്, സിക്ക, ചിക്കന്ഗുനിയ, വെസ്റ്റിനയില് ഫീവര്, മലേറിയ, കരിമ്പനി (Kala azar), ചെള്ളുപനി (scub typhus), കുരങ്ങുപനി (KFD), നിപ, പക്ഷിപ്പനി തുടങ്ങി മിക്ക പകര്ച്ചവ്യാധികളെയും ഏകാരോഗ്യ സമീപനത്തിലൂടെ നേരിടുകയും നമ്മുടെ നാട്ടില് പടര്ന്നു പിടിക്കുന്ന പകര്ച്ചവ്യാധികളുടെ ആധിക്യം കുറച്ചു കൊണ്ടുവരികയും ചെയ്യുക എന്നതാണ് സര്ക്കാര് ലക്ഷ്യം വയ്ക്കുന്നത്.
ഏകാരോഗ്യരീതി അവലംബിക്കുമ്പോള് ചില മേഖലകള് കൂടി നാം പരിഗണിക്കേണ്ടതായിട്ടുണ്ട് ആന്റിബയോട്ടിക് അതിജീവനത്തെ നേരിടുക എന്നതാണ് അതില് ഏറ്റവും പ്രധാനപ്പെട്ട ഒന്ന്. ആന്റിബയോട്ടിക്കുകള് കൊണ്ട് ചികിത്സിച്ച് മാറ്റാന് കഴിയാത്ത അണുബാധകള് ഒരു മഹാമാരി പോലെ ലോകമെമ്പാടും പടര്ന്നു പിടിക്കുകയാണ്. മനുഷ്യരിലും മൃഗങ്ങളിലും പ്രകൃതിയിലും ഒക്കെ വിവേചനം ഇല്ലാതെ ആന്റിബയോട്ടിക്കുകള് ഉപയോഗിക്കുന്നത് രോഗാണുക്കള് അതിനെതിരെ അതിജീവന ശേഷി പ്രകടിപ്പിക്കുന്നതിന് ഒരു പ്രധാന കാരണമാണ്. സംസ്ഥാനത്തെ എല്ലാ ആരോഗ്യ സ്ഥാപനങ്ങളെയും കോര്ത്തിണക്കിക്കൊണ്ട് നമ്മുടെ നാടിന്റെ വിവിധ ഇടങ്ങളില് കാണപ്പെടുന്ന ആന്റിബയോട്ടിക് അതിജീവനത്തിന്റെ തോത് അളക്കുകയും അത് ഉയരാതെ സംരക്ഷിച്ചു നിര്ത്തുകയും ചെയ്യാനുള്ള പ്രവര്ത്തനങ്ങള് ശ്ലാഘനീയമായ രീതിയില് നമ്മുടെ സംസ്ഥാനത്ത് നടന്നുവരുന്നു. ഭാവിയില് ഉണ്ടാകാന് സാധ്യതയുള്ള ഏറ്റവും വലിയ ഒരു ആരോഗ്യ പ്രശ്നത്തെ, രോഗാണുക്കളുടെ ആന്റിബയോട്ടിക് അതിജീവനത്തെ കാലേകൂട്ടി കണ്ടറിഞ്ഞ് പരിഹരിക്കാന് ശ്രമിക്കുന്ന നമ്മുടെ സംസ്ഥാനത്തിന്റെ മാതൃക ലോകാരോഗ്യ സംഘടന ഉള്പ്പെടെയുള്ള ഏജന്സികള് ഇതിനകം തന്നെ തിരിച്ചറിയുകയും അംഗീകരിക്കുകയും ചെയ്തു കഴിഞ്ഞതാണ്.
മഹാമാരികള് ആകാന് സാധ്യതയുള്ളതും ആളുകളെ വ്യാപകമായി ബാധിക്കുകയോ അപകടപ്പെടുത്തുകയോ ചെയ്യാന് ശേഷിയുള്ളതുമായ മാരക പകര്ച്ചവ്യാധികള് (high threat pathogens)ക്കെതിരെയുള്ള യുദ്ധവും ഏകാരോഗ്യ സമീപനത്തിന്റെ ഒരു പ്രധാന ഭാഗമാണ്. നാളെ ഒരു മഹാമാരിയായി മാറാന് ലോകാരോഗ്യ സംഘടന സാധ്യത കല്പ്പിക്കുന്ന ആദ്യ 10 വൈറല് രോഗങ്ങളില് ഉള്പ്പെടുന്നതാണ് നിപ രോഗം. കഴിഞ്ഞ ഏതാനും വര്ഷങ്ങളായി കേരളത്തിലും ബംഗ്ലാദേശിലും മാത്രമാണ് നിപരോഗം സ്ഥിരീകരിക്കപ്പെടുന്നത്. അതില് തന്നെ മാരകമായ ഈ രോഗത്തെ അണുബാധയുടെ സമയത്ത് തന്നെ കണ്ടെത്തുക, മറ്റുള്ളവരിലേക്ക് രോഗം പകരുന്നത് തടയുക, രോഗികളെ നേരത്തെ കണ്ടെത്തി ലഭ്യമായ ആന്റിവൈറല് മരുന്നുകള് ഉപയോഗിച്ച് ചികില്സിച്ച് ജീവിതത്തിലേക്ക് മടക്കിക്കൊണ്ടുവരിക തുടങ്ങിയ അനുഭവങ്ങള് നിലവില് കേരളത്തിന്റെ ആരോഗ്യമേഖലയ്ക്ക് മാത്രം അവകാശപ്പെട്ടതാണ്. അതുകൊണ്ടുതന്നെ മഹാമാരി സാധ്യതയുള്ള ഒരു രോഗത്തിനെതിരെ നാം ഉയര്ത്തുന്ന പ്രതിരോധം സഹോദര സമൂഹങ്ങള്ക്കും പിന്തുടരാന് കഴിയുന്ന രീതിയില് രേഖപ്പെടുത്തേണ്ടതുണ്ട്. നാളെ പടര്ന്നു പിടിക്കാന് ശേഷിയുള്ള പക്ഷിപ്പനി, കുരങ്ങുപനി തുടങ്ങിയ രോഗങ്ങളും നമ്മെ സംബന്ധിച്ചിടത്തോളം വളരെ പ്രാധാന്യമുള്ളതാണ്.
അടുത്തൊരു മഹാമാരിയാകാന് ഏറ്റവും സാധ്യത കല്പ്പിക്കുന്ന രോഗമാണ് H5N1 പക്ഷിപ്പനി. അടുത്ത കാലത്തായി ഈ വൈറസ് കന്നുകാലികളെ ബാധിച്ചു തുടങ്ങുകയും അവയുടെ പാലില് വൈറസ് കാണപ്പെടുകയും ചെയ്തത് ഒട്ടൊന്നുമല്ല ലോകത്തെ ഭയപ്പെടുത്തുന്നത്. ആരോഗ്യവകുപ്പിനോടൊപ്പം മൃഗസംരക്ഷണ വകുപ്പും തദ്ദേശസര്ക്കാരുകളും ഭക്ഷ്യസുരക്ഷാ വിഭാഗവുമൊക്കെ കൈകോര്ക്കേണ്ട ഏകരീതിയിലൂടെ മാത്രം കൈകാര്യം ചെയ്യാവുന്ന ഒന്നാണ് പക്ഷിപ്പനി. നമ്മുടെ നാട്ടില് ഏതാണ്ട് എല്ലാ ജില്ലകളിലും പക്ഷിപ്പനി പക്ഷികളില് റിപ്പോര്ട്ട് ചെയ്യുന്നു എന്നുള്ളത് വളരെ ആശങ്ക ഉണര്ത്തുന്ന കാര്യമാണ്. ഏകാരോഗ്യത്തെപ്പറ്റി ചര്ച്ച ചെയ്യുമ്പോള് കാലാവസ്ഥാവ്യതിയാനവും അതുണ്ടാക്കുന്ന പ്രശ്നങ്ങളും ചര്ച്ച ചെയ്യാതിരിക്കാന് കഴിയില്ല.
കാലാവസ്ഥാ വ്യതിയാനത്തിന്റെ ഭാഗമായി ഉണ്ടാകുന്ന അതിതീവ്ര മഴയും മഴയില്ലാത്ത ഇടവേളകളും ഒരുപോലെ നമ്മുടെ സംസ്ഥാനത്ത് പകര്ച്ചവ്യാധി ഭീഷണി ഉയര്ത്തുന്നുണ്ട്. മഴയുടെ നിരക്ക് വളരെ കുറയുന്ന വേനല്ക്കാലങ്ങളില് ഹെപ്പറ്റൈറ്റിസ് എ വിഭാഗത്തിലുള്ള മഞ്ഞപ്പിത്തം പടര്ന്നു പിടിക്കുന്നത് ജലദൗര്ലഭ്യം നേരിടാന്പോകുന്ന നാളെകളില് ഉണ്ടാകാന് സാധ്യതയുള്ള ജലജന്യരോഗങ്ങളുടെ വലിയ ഭീഷണിയിലേക്ക് വിരല്ചൂണ്ടുന്നു. മഞ്ഞപ്പിത്തം പടരുന്ന അതേ രീതിയില് പടരുന്ന കോളറ പോലെയുള്ള രോഗങ്ങളും വേനല്ക്കാലത്ത് കേരളത്തില് പടര്ന്നുപിടിക്കാം എന്നതിനാല് കുടിവെള്ളത്തിന്റെ ശുചിത്വം നാം ഉറപ്പുവരുത്തിയേ മാതിയാവൂ.
നഗര ആരോഗ്യം
ജനസാന്ദ്രത, വായു-ജല മലിനീകരണ സാദ്ധ്യതകള്, മൈഗ്രേഷന്, മാലിന്യപ്രശ്നങ്ങള്, തൊഴില്ജന്യരോഗങ്ങള്, ഭക്ഷ്യവിഷബാധകള്ക്കുള്ള സാധ്യത, വാഹന അപകടങ്ങള്ക്കുള്ള ഉയര്ന്ന സാധ്യത, കൊതുകുജന്യ രോഗങ്ങള് തുടങ്ങി ഒട്ടേറെ ഘടകങ്ങള് നഗരങ്ങളുടെയും പട്ടണങ്ങളുടെയും ആരോഗ്യത്തെ കൂടുതല് പ്രാധാന്യമുള്ളതാക്കുന്നു. അതേസമയം പൊതുജനാരോഗ്യ സംവിധാനങ്ങള് നഗരപ്രദേശങ്ങളില് പരിമിതമാണ് എന്നും കാണാം. പകര്ച്ചവ്യാധികള് നഗരങ്ങളില് ഉടലെടുത്ത് സമീപ ഗ്രാമങ്ങളിലേക്ക് ബാധിക്കുന്നതും അപൂര്വമല്ല. നഗരപ്രദേശങ്ങളിലെ വര്ധിച്ച ജനസാന്ദ്രത രോഗാണുബാധക്കുള്ള സാധ്യത വര്ധിപ്പിക്കുന്നു. കോവിഡ് 19 മഹാമാരി രൂപം പ്രാപിച്ചത് നഗരപശ്ചാത്തലത്തില് ആണ് എന്നു മാത്രമല്ല അത് ഏറ്റവും കൂടുതൽ ബാധിച്ചതും നഗരപ്രദേശങ്ങളെ ആയിരുന്നു. കേരളത്തിന്റെ സാഹചര്യത്തിലും നഗരപ്രദേശങ്ങളില് പൊതുജനാരോഗ്യ സംവിധാനത്തെ ശാക്തീകരിക്കേണ്ടത് ഒരു മുന്ഗണനാവിഷയമായി കാണുകയാണ്.
ഡിജിറ്റല് പോംവഴികള്
രോഗപ്രതിരോധത്തിനും ചികിത്സക്കും സേവനങ്ങള് ജനങ്ങളിലേക്ക് എത്തിക്കാനും ഒക്കെ ഡിജിറ്റല് സാങ്കേതികവിദ്യകള് വളരെ വലിയ വാതായനങ്ങളാണ് തുറന്നിടുന്നത്. നിലവില് കേരളത്തിന്റെ ആരോഗ്യ സംവിധാനം ഭാരതത്തില് ഏറ്റവും മികച്ചതായി കണക്കാക്കുന്നുണ്ടെങ്കിലും അന്തര്ദേശീയ നിലവാരവുമായി തട്ടിച്ചുനോക്കുമ്പോള് നാം ഇനിയും ഒരുപാട് ദൂരം മുന്നോട്ടു പോകേണ്ടതായുണ്ട്. നേരത്തെ സൂചിപ്പിച്ച ശൈലി ആപ്ലിക്കേഷന് പോലെയുള്ള ഡിജിറ്റല് ആപ്പുകളും മെഡിക്കല് കോളേജ് ആശുപത്രികളില് ടോക്കണ് എടുക്കാനുള്ള ഡിജിറ്റല് സംവിധാനങ്ങളും നമ്മുടെ കുടുംബാരോഗ്യ കേന്ദ്രങ്ങളില് വ്യാപകമായി നടപ്പിലാക്കിക്കൊണ്ടിരിക്കുന്ന ഈ ഹെല്ത്ത് സംവിധാനങ്ങളുമൊക്കെ ഈ മേഖലയിലുള്ള മുന്നോട്ടുപോക്കിന്റെ നാഴികക്കല്ലുകളാണ്. എന്നിരിക്കലും, നിര്മ്മിത ബുദ്ധി, മെഷീന് ലേണിങ് തുടങ്ങിയ സംവിധാനങ്ങള് ഉപയോഗപ്പെടുത്തി ഡിജിറ്റല് സാങ്കേതികവിദ്യ ആരോഗ്യ സംരക്ഷണത്തിനും രോഗ ചികിത്സക്കും വ്യാപകമായി ഉപയോഗിക്കാന് നമുക്ക് കഴിയണം. പകര്ച്ചവ്യാധികള് ഉണ്ടാകാനുള്ള സാധ്യത കണ്ടെത്തുകയും മുന്കൂട്ടി പ്രതിരോധ നടപടികള് ആരംഭിക്കാന് ആരോഗ്യ സംവിധാനത്തെ പ്രാപ്തമാക്കുകയും ചെയ്യുന്നതിനായി cdacമായും, കേരളാ ദുരന്ത നിവാരണ അതോറിറ്റിയുമായും ചേര്ന്ന് ഒരു എപിഡെമിയോളോജിക്കല് ഇന്റലിജന്സ് ഡിജിറ്റല് പ്ലാറ്റ്ഫോം വികസിപ്പിച്ചുകൊണ്ടിരിക്കുകയാണ്.
മെഡിക്കല് വിദ്യാഭ്യാസം
ലോകത്തിലെ തന്നെ മികച്ച ഹെല്ത്ത് ഹ്യൂമന് റിസോഴ്സ് രൂപപ്പെടുന്ന ഇടങ്ങളില് ഒന്ന് കേരളമാണ് എന്നതിന് വിദേശങ്ങളില് ജോലിചെയ്യുന്ന നമ്മുടെ നഴ്സുമാരും ഡോക്ടര്മാരും പാരാമെഡിക്കല് സ്റ്റാഫും എത്രത്തോളം വിലമതിക്കപ്പെടുന്നുവെന്ന് നോക്കിയാല് മതി. എന്നാല് കേരളത്തിന്റെ മെഡിക്കല് വിദ്യാഭ്യാസം ഇനിയും ഉയരങ്ങള് കീഴടക്കേണ്ടതായിട്ടുണ്ട്. നമ്മുടെ മെഡിക്കല് കോളേജുകള് ഇപ്പോഴും രാജ്യത്തിനകത്തുതന്നെയുള്ള സെന്റര് ഓഫ് എക്സലന്സുകളും ആയി താരതമ്യം ചെയ്യുമ്പോള് പിന്നിലാണ് എന്നു പറയേണ്ടതായി വരും. ആരോഗ്യസംരക്ഷണ രംഗത്ത് അന്തര്ദേശീയ നിലവാരം പുലര്ത്തുന്ന കേരളം വൈദ്യ-ശാസ്ത്രത്തിലെ ഉന്നത വിദ്യാഭ്യാസത്തില് ഇനിയും മുന്നോട്ട് പോകേണ്ടതായിട്ടുണ്ട്. തിരുവനന്തപുരം മെഡിക്കല് കോളേജ് പോലെയുള്ള സ്ഥാപനങ്ങള് കഴിഞ്ഞവര്ഷം മികച്ച വിദ്യാഭ്യാസ സ്ഥാപനങ്ങളുടെ പട്ടികയില് ഇടംപിടിച്ചത് വിസ്മരിച്ചുകൊണ്ടല്ല ഇത് പറയുന്നത്. മെഡിക്കല് കോളേജുകള് ചികിത്സയുടെ കാര്യത്തില് ഉന്നതനിലവാരം പുലര്ത്തുമ്പോഴും ഉന്നത വിദ്യാഭ്യാസത്തിന്റെ മുഖമുദ്രയായ ഗവേഷണ മേഖലയില് മുന്നേറാന് കഴിയാത്തത് ഗൗരവമായി ചര്ച്ച ചെയ്യേണ്ട കാര്യമാണ്. പാശ്ചാത്യ രാജ്യങ്ങളിലേതെന്നപോലെ പുത്തന് ചികിത്സാരീതികളും രോഗനിര്ണയ സംവിധാനങ്ങളുമൊക്കെ രൂപപ്പെടുന്ന കേന്ദ്രങ്ങളായി നമ്മുടെ മെഡിക്കല് കോളേജുകളും ആരോഗ്യയൂണിവേഴ്സിറ്റിയും മാറേണ്ടതുണ്ട്.

സ്റ്റേറ്റ് ബോര്ഡ് ഓഫ് മെഡിക്കല് റിസര്ച്ചിന്റെ പ്രവര്ത്തനങ്ങള് ശാക്തീകരിച്ചുകൊണ്ടും മെഡിക്കല് ഗവേഷണ നയം പ്രഖ്യാപിച്ചുകൊണ്ടും സര്ക്കാര് അതിനുള്ള ആദ്യ കാല്വയ്പ് നടത്തിക്കഴിഞ്ഞു. എന്നിരുന്നാലും നേരത്തെ സൂചിപ്പിച്ചതുപോലെ ആരോഗ്യരംഗത്ത് ഉന്നത നിലവാരമുള്ള മാനുഷിക വിഭവ ശേഷി നാം ഇവിടെ നിര്മ്മിക്കുന്നു എന്നതുകൊണ്ട് തന്നെ ലോകത്തിന്റെ വിവിധ ഭാഗങ്ങളില് ആവശ്യമുള്ള മെഡിക്കല് വൈദഗ്ധ്യം നല്കാന് കഴിയുന്ന പ്രദേശമായി കേരളത്തെ ഇനിയും ഉയര്ത്താന് നമുക്ക് കഴിയും. കേരളം വളരെ പ്രതീക്ഷയോടെ കാണുന്ന വൈജ്ഞാനിക സമ്പദ് വ്യവസ്ഥയ്ക്ക് ആക്കം കൂട്ടാന് കഴിയുന്ന മേഖല വൈദ്യശാസ്ത്രമാണ്. ആതുരപരിചരണ രംഗത്ത്, പ്രത്യേകിച്ച് നഴ്സിംഗ് മേഖലയില് ഒരു ബ്രാന്ഡ് ആയി മാറാനും അതിനെ സംസ്ഥാനത്തിന്റെ സാമ്പത്തിക പുരോഗതിക്കായി ഉപയോഗിക്കാനും നന്നായി പ്ലാന് ചെയ്താല് കേരളത്തിനാകും എന്ന കാര്യത്തില് തര്ക്കമുണ്ടാകില്ല.
പൊതുജനാരോഗ്യ നിയമങ്ങളുടെ
ക്രിയാത്മകമായ ഉപയോഗം
പൊതുജനാരോഗ്യത്തിന്റെ സംരക്ഷണത്തിനായി വ്യക്തികളുടെ ചില സ്വാതന്ത്ര്യത്തിന് അതിര്വരമ്പുകള് നിശ്ചയിക്കേണ്ടിവന്നേക്കാം. കേരളത്തിന് ഇന്ന് അതിശക്തമായ ഒരു പൊതുജനാരോഗ്യ നിയമമുണ്ട്. എന്നാല് അത് പകര്ച്ചവ്യാധി പ്രതിരോധത്തിനും ആളുകളുടെ ആരോഗ്യം സംരക്ഷിക്കുന്നതിനും ഉപയോഗിക്കപ്പെടണം എന്നുള്ളത് വളരെ പ്രധാനപ്പെട്ട കാര്യമാണ്. അതോടൊപ്പം തന്നെ ശക്തമായ ഭക്ഷ്യസുരക്ഷാ നിയമങ്ങള് ഉള്ള നാടാണ് നമ്മുടേത്. ഭക്ഷ്യവിഷബാധയും ഭക്ഷണത്തിലൂടെയുള്ള മറ്റ് അപകടസാധ്യതയും ഉള്ള സമയങ്ങളില് ഈ നിയമം പൊതുജനാരോഗ്യത്തെ സംരക്ഷിക്കാനുള്ള കാവലാളായി പ്രവര്ത്തിക്കേണ്ടതായുണ്ട്. ഭക്ഷ്യസുരക്ഷാ നിയമം ഉപയോഗിക്കുന്നതില് സംസ്ഥാനം വളരെയധികം മുന്നോട്ടു പോയി എന്നുള്ളത് ഈ ലേഖനത്തിന്റെ തുടക്കത്തില് തന്നെ സൂചിപ്പിച്ചിരുന്നല്ലോ. അതുപോലെ പൂര്ണ്ണമായ അര്ത്ഥത്തില് വരാനിരിക്കുന്ന ക്ലിനിക്കല് എസ്റ്റാബ്ലിഷ്-മെന്റ് ആക്ട് ചികിത്സയുടെ ഗുണനിലവാരവും അതിന് മുടക്കുന്ന പണത്തിന്റെ മൂല്യവും ഉറപ്പാക്കാന് ഉപകരിക്കും. പൊതുജനാരോഗ്യ നിയമങ്ങളും അതിനെ സഹായിക്കുന്ന പഞ്ചായത്തീരാജ് നിയമങ്ങള് പോലെയുള്ള ഇതര നിയമങ്ങളും കൂടി ഉപയോഗിച്ചാല് മാത്രമേ കേരളത്തിന്റെ പൊതുജനാരോഗ്യ രംഗത്തെ പൂര്ണ്ണമായും സംരക്ഷിച്ചു പിടിക്കാന് ആവുകയുള്ളൂ.
നല്ലൊരു ശതമാനം ആളുകള് ആശ്രയിക്കുന്ന ആയുഷ് ചികിത്സാ രീതികളും വികസനത്തിന്റെ പാതയിലാണ്. ആയുര്വേദ ചികിത്സാ കേന്ദ്രങ്ങളെ വെല്നസ് സെന്ററുകളാക്കി മാറ്റുന്ന പ്രവര്ത്തനങ്ങള് ഊര്ജിതമായി നടക്കുകയാണ്. എല്ലാ പഞ്ചായത്തുകളിലും ഹോമിയോ ഡിസ്പെന്സറികള് സ്ഥാപിച്ച് പ്രകടന പത്രികയിലെ പ്രഖ്യാപനങ്ങള് നടപ്പിലാക്കിക്കഴിഞ്ഞു. കേരളത്തിന്റെ പൊതുജനാരോഗ്യ രംഗം ഒരു സവിശേഷമായ കാലഘട്ടത്തിലൂടെ കടന്നു പോവുകയാണ്. പ്രായാധിക്യമുള്ളവരുടെ എണ്ണവും പ്രവാസവുമുള്പ്പെടെയുള്ള ജനസംഖ്യാപരമായ പരിഗണനകള്, വേഗത്തില് മാറുന്ന കാലാവസ്ഥ, നിലനില്ക്കുന്ന രോഗാവസ്ഥകളില് വരുന്ന മാറ്റം, വിഭവങ്ങളുടെ അപര്യാപ്തത തുടങ്ങി ഒട്ടേറെ വെല്ലുവിളികള് നാം നേരിടുന്നുണ്ട്. മേല്പ്പറഞ്ഞ വെല്ലുവിളികളെ നേരിടാന് കഴിയുന്ന രീതിയില് പൊതുജന പങ്കാളിത്തത്തോടെ നമ്മുടെ പൊതുജനാരോഗ്യ നയം രൂപപ്പെടുത്തുകയും അതനുസരിച്ചുള്ള പദ്ധതികള്ക്ക് രൂപം നല്കുകയും ചെയ്യുക എന്നത് അത്യന്തം പ്രധാനമാണ്. ♦




